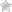В данной статье: полная информация о том, что такое кардиоверсия, или электроимпульсная терапия (сокращенно ЭИТ). В чем суть процедуры, когда и как она проводится. Какой врач может назначить и провести такой вид лечения. Противопоказания, осложнения и прогноз после проведения процедуры.
Содержание статьи:
- Как проходит процедура
- Показания
- Противопоказания
- Возможные осложнения и их профилактика
- Прогноз
Кардиоверсией, или электроимпульсной терапией (ЭИТ), называют медицинскую процедуру восстановления нормального ритма сердечных сокращений с помощью электрического разряда. Проводится при возникновении тахиаритмий предсердного происхождения в двух основных случаях:
Кардиоверсия позволяет восстановить нормальное сердцебиение в 90 % случаев, но для стойкого результата и низкого процента осложнений необходим тщательный отбор пациентов для этого метода лечения (факторы исключения представлены в соответствующей части статьи). Эта процедура восстановления ритма по данным разных клиник составляет от 60 до 80 %.
При нарушениях ритма сердечных сокращений по типу тахиаритмий в проводящей системе сердца формируются патологические круги циркуляции электрического импульса, заставляющие сердце и (или) его отделы сокращаться чаще, чем положено в норме. Такое нарушение работы миокарда ведет к истощению органа и развитию сердечной недостаточности. Единовременное воздействие разряда тока большой мощности позволяет «перезагрузить» электрические пути миокарда и нормализовать прохождение волны возбуждения.

Процедура кардиостимуляции представляет собой способ купирования тахиаритмии при помощи электрического разряда дефибриллятора. Разряд необходимо синхронизировать с электрической систолой желудочков в наименее уязвимой ее фазе (через 30 мс после пика R зубца).
Благодаря кратковременному воздействию постоянного тока на фазу электрической активности сердца через переднюю часть грудной стенки происходит активация миокарда, что приводит к электрическому возбуждению. Результатом становится резкая перезагрузка сердца, ведущая в идеале к возобновлению правильного ритма, обусловленного нормальным функционированием синусового узла с регулярной частотой сокращений (ЧСС) органа, равной 60-80 ударов/мин.
Обратите внимание: Процедура кардиоверсии отличается от дефибрилляции использованием синхронизированных по ЭКГ разрядов. Дефибрилляция, в свою очередь, выполняется несинхронизированными.
Чтобы предупредить фибрилляцию желудочков (ФЖ) без угрозы электрошока во время наиболее уязвимой фазы сокращения сердечной мышцы, принято пользоваться кардиовертом. Аппарат, предназначенный для уменьшения опасности развития мерцания желудочков, представляет собой комплекс из двух устройств:
- дефибриллятор генерирует постоянный ток с противоположными электрическими импульсами;
- электронный синхронизатор подает электрический разряд, строго синхронизированный с пиком зубца R.
Опираясь на разный тип импульсов (синхронизированные и несинхронизированные), для некоторых видов аритмий следует использовать кардиоверсию, чтобы исключить вероятность серьезных последствий дефибрилляции. Например:
- При стабильном нарушении ритма признаки трепетания предсердий сложно замедлить одной лишь лекарственной терапией. Применением кардиоверсии почти в 100% случаев удается стабилизировать ритм сердца.
- По случаю осложненного варианта фибрилляции предсердий ЭИТ становится абсолютно необходимой процедурой. Причина в риске увеличения желудочных сокращений из-за применения сердечных гликозидов.
- Стимуляцию блуждающего нерва в сочетании с медикаментозным лечением используют при пароксизмальной тахикардии суправентрикулярного типа. К помощи ЭИТ обращаются редко, хотя это достаточно эффективный метод.
Если для восстановления синусового ритма выбрана синхронизированная кардиоверсия, следует учитывать вероятность развития тромбоэмболии. Риск можно существенно снизить путем назначения терапии антикоагулянтами до выполнения процедуры. Однако признаки наджелудочковой аритмии (мерцательная), как основного фактора острой фазы сердечной недостаточности либо ишемии, становятся поводом к проведению экстренной кардиоверсии.
Виды электроимпульсной терапии
Электрическую дефибрилляцию относят к разряду реанимационных методов, способных предотвратить остановку сердца, чтобы спасти жизнь больному. Технологию кардиоверсии включают в число плановых мероприятий, выполняемых в условиях медучреждения после специальной (догоспитальной) подготовки. Существует три способа купирования приступа тахиаритмии:
- медикаментозный;
- электрический;
- гибридный.
Нормализацию сердечной деятельности с устранением неприятных симптомов аритмии начинают с проведения медикаментозной стимуляции синусового ритма. Если нормальное функционирование жизненно важного органа не удалось восстановить, обращаются к электрической методике. После воздействия мощным импульсом на хаотичное сокращение волокон миокарда обычно удается вернуть нормальный синусовый ритм. В экстренных ситуациях экстрасистолии, угрожающей жизни больного, выбирают не ЭИТ, а дефибрилляцию противоположными электрическими импульсами.
Медикаментозный способ
Эпизоды аритмии преимущественно купируются самостоятельно в течение первых суток с начала приступа. Если такого не происходит, нормализацию сердечного ритма больным тахикардией начинают с введения препаратов антиаритмической направленности. Даже в случае персистирующей формы при нормальном пульсе рекомендуется проведение фармакологической кардиоверсии.
Важно: От лекарственной терапии можно ожидать высокой эффективности, если ее начинают не позднее первых 7 суток с момента появления признаков фибрилляции предсердий (ФП).
Медикаментозная помощь больным актуальна при отсутствии спонтанной кардиоверсии в первые 1-2 суток после недавней ФП. Подключение медикаментов в более позднем периоде при постоянной форме ФП не приносит существенного облегчения.
Если выбрана медикаментозная кардиоверсия, лекарственное восстановление синусового ритма реализуется методом внутривенного введения (в/в) препаратов от аритмии. Процедуру выполняют в палате интенсивной терапии стационара, где под контролем медперсонала одновременно проводится мониторинг результатов по показаниям приборов, графикам ЭКГ.
Рекомендации по использованию препаратов
Чтобы восстановить либо удерживать синусовый ритм, принято использовать препараты, относящиеся к классу 1A, а также 1C. Практика показывает высокую эффективность лекарств, имеющих доказанную результативность.
Медикаменты для фармакологического восстановления синусового ритма, применяемые при недавних пароксизмах сроком не больше 7 суток:
| Наименование лекарственного средства | Способ поступления препарата в организм пациента | Степень доказанной эффективности | Уточнения |
| «Флекаинид» | Внутрь либо в/в | А | Противопоказан в случае сложных пороков сердца, увеличивает желудочковую ЧСС. |
| «Пропафенон» | Внутрь либо в/в | А | Сценарий действия аналогичен «Флекаиниду». |
| «Амиодарон» | Внутрь либо в/в | А | Снижает желудочковую ЧСС на фоне замедленной нормализации ритма. |
При полном отсутствии либо при незначительных повреждениях сердца предпочтение отдается препаратам «Флекаинид» или «Пропафенон». В остальных ситуациях следует применять «Амиодарон», относящийся к группе блокаторов калиевых и натриевых каналов. Раствор вводится в течение часа, для восстановления ритма общая суточная доза не должна превышать 1,2 мг/сутки.
Для проведения лекарственной кардиоверсии после 7-дневного срока пользуются теми же препаратами с учетом особых рекомендаций:
| Наименование лекарственного средства | Способ поступления препарата в организм пациента | Степень доказанной эффективности | Вероятность побочных эффектов |
| «Дофетилид» | Пероральный прием | А | Развитие тахикардии по типу пируэт, необходимость коррекции дозы с учетом возраста, веса, состояния почек. |
| «Ибутилид» | Внутривенно | А | Вероятность тахикардии по типу пируэт на фоне удлинения QT. |
| «Хинидин» | Пероральный прием | В | Развитие тахикардии, диспепсических явлений, гипотензии на фоне удлинения QT. |
Обратите внимание: Если приступы ФП не исчезают в течение 3 месяцев, переходят к пероральному приему «Пропафенона», «Амиодарона» и «Дофетилида» с учетом рекомендованных доз для каждого препарата.

Электрический тип процедуры
По сравнению с фармакологическим видом нормализации сердечного ритма электрическая кардиоверсия демонстрирует лучшие результаты и надежность. Суть лечебных действий в кратковременном воздействии силы электрического тока, подаваемого на сердечную мышцу через область грудной клетки. В результате одномоментной деполяризации всех клеточных структур миокарда, способных к электрическому возбуждению, происходит перезагрузка органа, который начинает функционировать в режиме регулярной частоты.
В чем преимущества электрического воздействия:
- возможность контроля ЧСС с восстановлением нормальной гемодинамики внутри сердечных камер;
- минимизация риска тромбообразования при стабилизации насосной функции сердца;
- возможность остановить прогресс сердечной недостаточности на фоне купирования симптомов тахиаритмии.
При небольшой трудоемкости манипуляций и доступности для пациентов с нарушенной ЧСС качество жизни больного заметно улучшается, независимо от выбора техники проведения ЭИТ:
- при наружном методе наложения электродов сердечная мышца должна быть в зоне действия электрического поля;
- в случае выбора внутренней техники воздействия электроды подключают к сердцу напрямую;
- во время чреспищеводной методики доступ к предсердиям одного из электродов реализуется через пищевод, второй располагают в зоне перикардиального участка;
- при выборе трансвенозной техники необходимо введение катетера в область правого предсердия.
Для проведения трансвенозной электрической кардиоверсии может использоваться разряд высокой (200-300 Дж) либо низкой (10-20 Дж) мощности. Для реализации процедуры с низкой мощностью не требуется общий наркоз, манипуляцию проводят после введения препаратов седативного действия. Если у больного установлен искусственный водитель ритма, нормализация ритмичности сердечных сокращений методом маломощной ЭИТ внутреннего типа не отражается на работе устройства.
Когда назначают восстановление ритма
При невозможности купировать медикаментозными средствами проявления тахиаритмии пароксизмальной разновидности, а также симптомах тахикардии рекомендовано проведение электрического воздействия. По каким показаниям и как проводится кардиоверсия при мерцательной аритмии:
- отрицательная реакция организма на лечение мерцательной аритмии антиаритмическими препаратами;
- прогресс сердечной недостаточности по причине тахиаритмии при нарушенном кровообращении;
- признаки фибрилляции предсердий, плохая переносимость тахиаритмических пароксизмов на фоне трепетаний (желудочки, предсердия);
- наличие врожденных аномалий, частых рецидивов приступов, случающихся через короткие промежутки времени;
- развитие персистирующей формы мерцательной аритмии (длительность свыше 7 дней) со склонностью к восстановлению ЧСС после ЭИТ гибридного типа.
Выбор кардиостимуляции по гибридной технологии подразумевает процедуру, выполняемую по комбинированной схеме. Процесс нормализации сердечных сокращений начинают с использования антиаритмических препаратов категории 1C. При отсутствии положительных результатов продолжают восстанавливать сердечный ритм методом электроимпульсной стимуляции.
Важно: Во время проведения любого типа кардиоверсии не следует забывать о риске инсульта. Поэтому на время предварительной подготовки больному назначают терапевтический курс антикоагулянтов.
Рекомендации по ограничению
Манипуляция по восстановлению ритмичности сердечных сокращений имеет ряд категорических противопоказаний:
- интоксикация организма после терапии сердечными гликозидами типа «Дигоксида»;
- признаки избытка калия в составе плазмы крови (гиперкалиемия);
- хроническая форма сердечной недостаточности на стадии декомпенсации.
В числе относительных противопоказаний преклонный возраст больного (старше 70 лет), а также:
- нарушенный ритм сердца в течение года;
- выраженность симптомов ишемии, признаки брадиаритмии;
- нарушение функции желудочков либо предсердий;
- пороки сердечных клапанов на критической стадии;
- признаки левостороннего расширения камер органа.
Относительным противопоказанием к проведению ЭИТ также считается диагностика заболеваний, связанных с дыхательной функцией, рубцевание тканевых структур миокарда по случаю перенесенного инфаркта, повторный тахиаритмический синдром после однажды проведенной электрической стимуляции.
Подготовительные мероприятия
Во время экстренных ситуаций, требующих немедленных действий, проведение кардиоверсии выполняют без предварительной подготовки. Если процедура относится к плановым мероприятиям, за месяц до ее проведения пациент проходит курс антитромботической терапии. Также для врача важны результаты следующих этапов обследования:
- графики ЭКГ, заключения УЗИ и отчет мониторинга по Холтеру;
- коронографии, если имеется ишемия;
- нагрузочных проб;
- тестирования крови на присутствие калия, при его недостатке проводится коррекция.
За неделю до электрической кардиоверсии назначают прием кроверазжижающих средств для профилактики («Варфарин», «Эликвис»). Кроме того, важно отменить антиаритмические препараты, а в день процедуры утром больной не должен принимать никаких лекарств. За 8-10 часов до ЭИТ запрещен прием пищи и жидкости, согласие на стимуляцию ритма сердца должно быть подписано пациентом лично.
Как проводится кардиоверсия (электрическая)
Кардиоверсию по электроимпульсной технологии выполняют в условиях реанимационного отделения стационара с использованием кардиовертера, оснащенного электродами. Для контроля процесса на монитор кардиоверсионного прибора выводится кардиограмма, позволяющая контролировать процесс.
При высокой эмоциональной неустойчивости пациенту показано введение успокоительных лекарств седативного действия для нормализации давления. Затем проводится внутривенная анестезия.
Для первого разряда электроимпульсного воздействия выбирают мощность, равную 100 Дж, проводят кардиоверсию по следующему алгоритму:
- На теле пациента закрепляют три электрода в зоне сердца и лопаток, чтобы визуализировать на мониторе графики ЭКГ. Также необходимо подключить дефибриллятор.
Дефибриллятор - Свободный доступ к венам обеспечивают путем установки венозного катетера для реализации венозной анестезии.
- Установку электродных пластин выполняют по определенной схеме, чтобы обеспечить подачу электрического тока непосредственно через область сердца.
- После выбора на шкале дефибриллятора требуемого показателя энергии включают прибор (кнопка «SYNC»). Следует убедиться в появлении зубцов R на экране с кривой ЭКГ.
- Активность функции «SYNC» необходимо контролировать перед каждой подачей следующего разряда. В противном случае появляется угроза подачи реполяризованного разряда на миокард, что вызовет фибрилляцию желудочков.
- В случае использования ручных «ложек», их крепко прижимают к поверхности грудины больного. До процедуры на приспособления наносят достаточное количество специального геля.
- Убедившись, что к испытуемому и его кровати никто не прикасается, нажимают кнопку, обеспечивающую зарядку прибора, оповестив об этом ассистирующий медперсонал.
- После зарядки дефибриллятора специалист командует персоналу отойти от кровати, перед подачей разряда громко и четко произносит команду «разряд». Затем нажимает кнопку на аппарате.
- При эффективной подаче импульса происходит рефлекторное сокращение мышц тела больного. Прикасаться к нему во время подачи разряда запрещено, чтобы защитить испытуемого от сильного электрического удара.
- Если признаки мерцательной аритмии не уходят, процедуру повторяют. После визуальной оценки ритма по данным приборов врач принимает решение о необходимости повышения мощности разряда.
Учитывая сложность и ответственность выполнения кардиоверсии, ее проведение иногда занимает несколько минут, а может растянуться на несколько часов. Восстановительный период проходит в условиях стационара под контролем медперсонала (давление, пульс). Отсутствие осложнений в течение 5-7 суток после восстановления ритма сердца методом ЭИТ считается веским аргументом для выписки пациента при соблюдении врачебных рекомендаций на время домашнего восстановления здоровья.
Риск возможных осложнений
Согласно отзывам пациентов, при отсутствии сопутствующих патологий назначение кардиоверсии приводит к положительным результатам лечения. Однако при некоторых состояниях организма испытуемого не исключена вероятность появления осложнений:
- развитие острого нарушения мозгового кровообращения, заканчивающееся инсультом, предотвращают правильным подбором антикоагулянтов;
- для купирования брадикардии или тахикардии вводят раствор атропина либо повторяют электрическую кардиоверсию, чтобы восстановить сердечный ритм;
- по случаю возвращения симптомов мерцательной аритмии манипуляцию выполняют повторно;
- редко возникающую фибрилляцию желудочков блокируют путем нанесения повторного разряда более высокой мощности;
- признаки изменения специфических показателей биохимического состава крови, сопутствующие повреждению миокарда, склонны к самовосстановлению;
- наступление отека легких или коллапса, проявляющегося спутанностью сознания и резкой гиподинамией, купируют реанимационными препаратами.
К осложнениям электроимпульсной терапии также относят отрицательную реакцию на общую анестезию, последствия некорректного наложения пластин электродов, развитие мышечных болей из-за непроизвольного мышечного спазма.
Обратите внимание: Проведение электрической стимуляции сердечной мышцы может закончиться неудачно. В этой ситуации необходима проверка крови больного на содержание калия, тестирование оборудования (проверка мощности, состояния электродов).
Электрическая кардиоверсия
Электрическая кардиоверсия — это самый изученный и эффективный метод восстановления сердечного ритма который используется врачами еще с 1950 года. За это время был накоплен огромный опыт благодаря чему, процедура стала безопасной, хотя и не лишенной некой доли риска.
При использовании электрического импульса ритм удается восстановить в 70-80% случаев. Но у людей без тяжелых, сопутствующих болезней этот показатель превышает 90-95%.
Процедура может проводиться планово или по экстренным показаниям, например, когда человек находится в критическом состоянии. Но в этой статье мы не будем говорить об экстремальных ситуациях так как данная тема более актуальна для специалистов.
Подготовка к плановой электрической кардиоверсии
Самым важным моментом в подготовке является правильное использование препаратов для «разжижения» крови — антикоагулянтов.
Если пациент использует Варфарин, то МНО в течении минимум 3 недель не должен опускаться ниже показателя «2,0». Если это произошло, то отсчет «3 недель» должен начинаться заново! В случае использования новых препаратов (КСАРЕЛТО, ПРАДАКСА, ЭЛИКВИС), достаточно убедиться, что не было пропуска приема и что лекарство использовалось в правильной дозе.
Процедура выполняется натощак, последний прием пищи должен быть не позже 11-12 часов вечера. За 3-4 часа до процедуры разрешается выпить немного воды. Медикаменты которые пациент принимает в утреннее время пить не следует. Желательно прибыть в больницу в сопровождении родственников, хотя это не обязательно.
Порядок проведения
- Врач объясняет порядок процедуры и отвечает на возможные вопросы.
- Пациент подписывает информационное согласие на проведение кардиоверсии и получения легкого наркоза.
- Пациента укладывают в койку, в плате где имеется все необходимо оборудование для процедуры и реанимационных мероприятий. В странах СНГ чаще всего электрическая кардиоверсия проводится в реанимации, тогда как за границей ее чаще выполняют в поликлинике.
- Больному устанавливают внутривенный катетер (венфлон) через который дается внутривенный наркоз, чаще всего используется Пропофол или Мидозолам.
- После того как наркоз начинает действовать проводится разряд, при необходимости разряд может быть дан повторно.
- Пациент пробуждается, врач проверяет отсутствие неврологических нарушений и оставляет больного под наблюдением медсестры в течении 30-60 минут с непрерывным мониторированием ЭКГ.
- Через два часа пациент может быть отпущен домой в сопровождении кого-либо из родственников. Если сопровождающих нет, то выписка откладывается на три часа. Иногда возникает необходимость продлить наблюдение на 24 часа.
Осложнения процедуры
Осложнения встречаются крайне редко, тем более если подготовка и техника процедуры на были нарушены. Самыми частыми из них являются:
- Нарушения ритма из-за наркоза. Обычно эти нарушения легко устраняются при помощи повторного разряда шока.
- Инсульт. Если МНО не был в целевом диапазоне или лекарства для профилактик тромбов использовались не правильно, есть риск образования тромбов с последующей их миграцией в разные части тела.
- Электрические блокады сердца. Это осложнение не возникает спонтанно, точнее сказать для него нужны предпосылки. У некоторых больных мерцательная аритмия возникает как, своего рода, компенсаторный механизм, когда сердце утрачивает способность генерировать импульсы самостоятельно. Это состояние называется синдромом слабости синусового узла. У таких больных, после устранения мерцательной аритмии, электрическая активность сердца не восстанавливается и пульс может снижаться до 20-30 ударов в минуту. Это явно не достаточно для нормального кровоснабжения органов. Такие пациенты нуждаются в кардиостимуляторе.
- Ожоги. Могут возникать в местах контакта электродов с кожей.
Медикаментозная кардиоверсия
Медикаментозная кардиоверсия не столь эффективна как электрическая. Через 24-72 часов от начала приступа аритмии восстановления под воздействием лекарств становится мизерным. Кроме того, эту процедуру нельзя проводить пациентам у которых от начала аритмии прошло более 48 часов из-за риска инсульта. Таким образом, медикаментозная кардиоверсия используется либо у молодых, относительно здоровых пациентов, с впервые возникшей аритмией, или при срыве ритма у пациентов страдающих от приступов мерцательной аритмии и уже принимающих препараты для профилактики тромбов.
Какие лекарственные средства могут использоваться для медикаментозной кардиоверсии
Амиодарон (Кордарон) — один из самых эффективных, дешевых и доступных препаратов для восстановления ритма. Используется внутривенно, в дозе 900-1350 мг в течение 24 часов. Если после 24 часов инфузии восстановление ритма не происходит, препарат считается не эффективным и дальнейшее его использование не имеет смысла. Препарат может использоваться при любой сопутствующей сердечной патологии включая тяжелую сердечную недостаточность и даже инфаркт.
Вернакалант (Brinavess) — это препарат является самым эффективным, но — самым дорогим. Для медикаментозной кардиоверсии используется внутривенно. Восстановление ритма происходит у 50% пациентов уже в первые 10-90 минут (если от начала приступа прошло менее 48 часов). Имеются данные о том, что Вернакалант остается эффективным даже на 7 день от начала приступа. Препарат нельзя использовать у пациентов с сердечной недостаточностью и некоторыми другими заболеваниями сердца.
Соталол, Пропафенон и Флекаининд — препараты равные по эффективности, для кардиоверсии назначаются обычно в таблетках, но существуют и внутривенные формы. Запрещено использовать при сердечной недостаточности ввиду риска развития опасных аритмии. После начала лечения требуется контроль ЭКГ.
Порядок проведения процедуры
Учитывая, что медикаментозная кардиоверся является безболезненной нет необходимости в наркозе. Пациента подключают к капельнице с соответствующим лекарством или дают медикаменты в таблетках. Важно непрерывно мониторирование ЭКГ в течение первых 24-36 часов, чтобы вовремя заметить побочные эффекты.
Электрическая кардиоверсия вместе с медикаментозной.
Есть данные о том, что назначение Амиодрона, перед проведением электрической кардиоверсии повышает шансы на успешное восстановление ритма. Кроме того после кардиоверсии прием Амиодарона рекомендуют продолжить для профилактики срыва ритма. Для предупреждения срыва ритма, вместо Амиодарона, могут использоваться и другие, вышеупомянутые препараты.
Последнее обновление статьи 23.04.2019