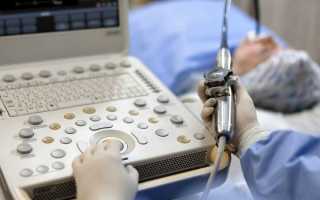
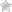Чреспищеводная эхокардиография – это УЗИ сердца с помощью эндоскопического датчика. Наряду с классической эхокардиографией данный способ применяют для более точной диагностики болезней и патологий этого органа.
Что представляет собой процедура
Главное отличие ЧП эхоКГ от классической эхоКГ – чреспищеводный способ УЗИ. Классическое УЗИ сердца проводят трансторакальным методом, то есть по грудной клетке. ЧПС – это такое УЗИ, при котором эндоскоп заводят внутрь пищевода. Так как он оказывается в непосредственной близости с сердцем, чреспищеводная эхоКГ считается более информативной, чем торакальный метод. ЧПС назначают людям всех возрастов по медицинским показаниям.
Показания для проведения исследования
Детям, взрослым, беременным женщинам обследование проводят при следующих факторах:
- высокая масса тела, болезни легких, затрудняющие просмотр сердца торакальным методом;
- подозрение на расслоение аорты, другие ее патологии;
- невозможность постановки диагноза трансторакальным методом;
- патологии клапанов;
- врожденные и приобретенные пороки;
- перенесенные инфекционные болезни (эндокардит, перикардит);
- обследование перед операцией на органах сердечно-сосудистой системы;
- атеросклероз в анамнезе у больного;
- кардиалгии неизвестной этиологии;
- опухолевый процесс в сердечной мышце.
Чреспищеводная эхокардиография назначается после обычной в качестве дообследования. Перед оперативным вмешательством эта процедура обязательна.
Как подготовиться к обследованию
Для получения точных результатов исследования надо придерживаться простых правил:
- как и при эндоскопии желудка, УЗИ сердца транспищеводным датчиком проводится строго на голодный желудок (6–8 часов голода);
- рекомендуется прием растительных седативных препаратов для снятия тревожности, волнения пациента;
- снять зубные протезы;
- надеть удобную комфортную одежду;
- отказаться от шейных украшений;
- рассказать врачу об аллергических реакциях;
- сообщать о любом дискомфорте.
Советуем следовать всем рекомендациям специалиста для исключения болезненных ощущений и негативных последствий.
Как делают ЧП эхоКГ сердца
Эхокардиография транспищеводным способом проводится в условиях стационара либо в клиниках с реанимационным оборудованием. Требование необходимо соблюдать для принятия неотложных мер по спасению жизни пациента при внезапно возникших осложнениях.
Чреспищеводную эхокардиографию делают в отдельном специализированном кабинете, врачу ассистирует медицинская сестра. Для обезболивания используют спреи-анестетики или общий наркоз. Обследуемый ложится на левый бок, в ротовую полость помещают загубник. Он будет защищать зубы и язык пациента, а также эндоскоп. Датчик вводят в глотку, и на монитор выводится изображение.
Чреспищеводная эхокардиография длится около 15–30 минут. На протяжении этого времени врачи клиники и средний медицинский персонал контролируют ваше состояние. Далее эндоскоп извлекают, и диагност приступает к расшифровке.
Обследуемый наблюдает за своими ощущениями и сообщает медсестре или доктору, если чувствует недомогание. Если в течение получаса отклонений в самочувствии нет, пациент забирает результаты чреспищеводной эхокардиографии сердца и уходит.
Смотрите мастер-класс по ЧП экоКГ:
Расшифровка результатов УЗИ
УЗИ сердца через пищевод позволяет оценить:
- состояние митрального, аортального, трехстворчатого клапанов (сужение, кровоток, заброс крови обратно);
- состояние аорты;
- состояние желудочков и предсердий, их размеры, толщину стенок;
- способность миокарда сокращаться, характеристики сократимости;
- работу левого желудочка по выбросу крови.
Показатели структур сердца специалист вносит в протокол, где пишет заключительный диагноз. Оценку полученных данных проводят в сравнении с допустимыми нормальными значениями.
Отклонения от показателей свидетельствует о наличии заболевания сердечно-сосудистой системы:
- Перенесенные или хронические воспалительные заболевания – перикардиты, эндокардиты, миокардиты, поражающие ткани. Результатом этого будет утолщение сердечной мышцы в зависимости от слоя поражения.
- Инфаркт миокарда в анамнезе – на УЗИ участок с инфарктом будет темным (постинфарктный некроз тканей).
- Патологическое расширение дуги аорты – аневризма. Чреспищеводная эхокардиография позволяет увидеть расширенный участок сосуда, его выпячивание и нарушение кровообращения в этом месте.
- Ишемическая болезнь сердца. Эта болезнь приводит к утолщению стенок сердечной мышцы из-за недостатка кислорода. Также отмечается снижение сократимости миокарда.
- Пороки сердца: митральный стеноз, стеноз устья аорты, пролапс митрального клапана и другие повреждения клапанно-аортального аппарата. Чреспищеводная эхокардиография может определить строение клапанов (укороченные, удлиненные), их количество (избыток, недостаток), правильное функционирование. При патологии в этой области нарушается кровоток, что приводит к увеличению той части органа, на которую падает вся нагрузка.
- При высоком давлении в легочной артерии на УЗИ будет заметно увеличение правого желудочка. Если легочную гипертензию не лечить, болезнь приведет к развитию сердечной недостаточности.
Чреспищеводная эхокардиография помогает специалисту определить наличие патологических процессов, своевременно назначить лечение.
Противопоказания к проведению исследования
Для ультразвуковых осмотров практически нет противопоказаний. Однако чреспищеводная эхокардиография – инвазивная методика, поэтому подходит далеко не всем. Не рекомендуется при:
- наличии простудных заболеваний, сопровождающихся гипертермией, болезнями дыхательной системы;
- варикозном расширении вен;
- опухолевых процессах органов пищеварения;
- воспалительных процессах пищеварительной системы;
- невозможности транспищеводного УЗИ из-за физиологической особенности строения глотки и пищевода;
- наличии ран или герпетических высыпаний в ротовой полости.
Обязательно сообщите доктору о всех особенностях вашего организма, тогда УЗИ будет безопасным и информативным. Чреспищеводная эхокардиография – доступный и современный метод диагностики.
Поделитесь с друзьями нашим материалом, чтобы они знали о полезном и высокоточном УЗИ при жалобах со стороны сердца. Спасибо вам.
Специфика метода ЭФИ и его разновидности
Суть метода состоит в стимуляции сердечной деятельности с целью выявления патологического ритма, который при обычном однократном электрокардиологическом исследовании и суточном мониторировании не был обнаружен. С помощью аппарата в организм подаются электрические импульсы, которые ведут к физиологической тахикардии. При полученной таким образом работе сердца достаточно легко обнаружить источник нарушение.
Существует два метода ЭФИ:
- неинвазивный – чреспищеводное ЭФИ;
- инвазивный – эндокардиальное и эпикардиальное ЭФИ.
Рассмотрим конкретнее, что же это такое:
Проведение эндокардиального инвазивного ЭФИ включает в себя введение электрода через бедренную и полую вены непосредственно в полость желудочка или предсердия. Эпикардиальная стимуляция может выполняться только через наружную стенку сердца во время полостной операции.
Таким образом достигается учащение ритма. Данные методы требуют наличия в клинике современной аппаратуры, достаточного финансового обеспечения и являются рискованными ввиду частого развития осложнений. Однако эти диагностические мероприятия дают возможность врачу стимулировать не только левое предсердие, а и желудочки, контролируя таким образом желудочковые аритмии.
Показания и ограничения
Чреспищеводная электрокардиостимуляция играет очень важную роль в диагностике заболеваний сердечно-сосудистой системы, в частности она применяется практически при всех формах аритмий. Наиболее распространенные показания к проведению процедуры:
- Сердечные приступы неопределенной этиологии.
- Нарушение функционирования синусового узла и, как следствие, брадикардия.
- Пароксизмальный наджелудочковый ритм в виде учащения сердцебиения.
- Синдром слабости синусового узла.
- Мерцательная аритмия.
- Ишемическая болезнь сердца.
- Контроль эффективности применения медикаментозной антиаритмической терапии.
- Выявление лекарственных средств, использование которых повлекло за собой развитие нарушения ритма.
- Определение начальных показаний к установке кардиостимулятора при отсутствии эффекта от применения медикаментов, а также для проведения криодеструкции аномально расположенных правосторонних путей.
Дополнительными показаниями для проведения исследования являются: дифференциальная диагностика между атриовентрикулярными блокадами и дополнительными путями проведения, прогностическая оценка больных с синдромом Вольфа-Паркинсона-Уайта, подбор медикаментозной терапии при злокачественных тахиаритмиях.
Как и любой другой метод исследования, ЧПЭС имеет ряд состояний, при которых его применение может быть опасным. К ним относятся:
- Острый инфаркт миокарда.
- Острый коронарный синдром.
- Первичная и неуточненная стенокардия.
- Аневризма сосудов сердца.
- Терминальное состояние пациента.
- Длительный лихорадочный период.
- Тяжелые пороки развития сердца.
- Почечная недостаточность последней стадии.
- Острая и хроническая сердечная недостаточность.
Также к вышеописанным показаниям относятся доброкачественные и злокачественные опухоли, дивертикулы, свищи, спайки, выпоты, варикозное расширение вен пищевода.
Подготовка и методика проведения
Направление на исследование выдается в стационарных и амбулаторно-поликлинических лечебных учреждениях кардиологами, аритмологами, кардиохирургами. Перед проведением ЧПЭС в обязательном порядке должна быть выполнена стандартная электрокардиограмма, суточное холтеровское мониторирование, ЭХО-кардиограмма. В отдельных случаях могут понадобиться результаты электроэнцефалограммы, магнитно-резонансной или компьютерной томографий структур головного мозга.
Процедура требует подготовки пациента с вечера: отказ от кофе и вредных привычек (курения, употребления спиртных напитков). Также стоит отменить все медикаментозные средства, которые прямым или опосредованным путем влияют на сердце и сосуды (перед этим обязательно проконсультироваться с врачом, поскольку возможна замена на другой препарат).
Алгоритм выполнения
Как же проводится ЧПЭФИ сердца? Его проводят в отделении функциональной диагностики, где существует специальный кабинет для этого метода исследования. Обследование выполняется утром на голодный желудок. Перед процедурой медсестра измеряет уровень артериального давления и записывает ЭКГ. Только после этого врач может приступить к выполнению манипуляции.
Через носовую или ротовую полость в пищевод пациента вводится специальный зонд на глубину 45-50 см, к его окончанию прикреплена насадка с электродом, который способен передавать небольшие импульсы, сила которых – 15-25 мА. Они представляют собой потоки тока, направленные на ткани сердца. Введение электрода через нос должно быть свободным и безболезненным для больного. Запрещено проводить анестезию носовой или ротовой полостей, поскольку важно знать об ощущениях больного во время процедуры.
Благодаря попаданию импульсов на поверхность сердечной мышцы выполняется стимуляция работы сердца. В начале исследования целесообразно использовать волны минимальной частоты, незначительно превышающие пороговый уровень. Это дает возможность отдифференцировать стимуляцию предсердий от стимуляции желудочков. После стимуляции проводится запись электрограммы, на которой могут появляться искомые аритмии. Затем инструментарий извлекается, и полученные результаты интерпретируются компьютером. Заключение и протокол исследования выдаются пациенту.
Длительность процедуры составляет в среднем от 20 минут до часа. При этом пациент ничего не ощущает, кроме жжения в грудной клетке. Тахикардия, вызванная исследованием, как правило, проходит самостоятельно или с помощью медикаментов. У большинства людей проведение чреспищеводного исследования не сопряжено с какими-либо трудностями. Важнейшими особенностями данного метода являются низкая травматичность и минимальный риск осложнений. Поэтому количество его применения не ограничено.
Возможные осложнения
Хоть процедура достаточно проста в выполнении, возможны ситуации, когда возникают осложнения во время или после ее проведения. Они встречаются не часто, но врачи должны быть обязательно осведомлены о них. Могут возникнуть следующие ситуации:
- фибрилляция желудочков;
- инфаркт миокарда;
- внезапная коронарная смерть;
- введение инструмента в трахею вместо пищевода – связано с поспешными действиями специалиста во время проведения исследования;
- застревание электрода в полости носа – приводит к травматизации слизистой оболочки и потере электрода. Происходит, как правило, в момент извлечения по окончанию обследования;
Поэтому каждый специалист, выполняющий процедуру, должен уметь оказать неотложную помощь, а также провести комплекс реанимационных мероприятий.
Расшифровка результатов
Расшифровка электрограммы происходит сразу же после исследования. Нормой считается отсутствие любых нарушений ритма сердечной деятельности.
Особое внимательно стоит измерять расположение сегмента ST, поскольку малейшее его изменение является признаком или угрозой развития коронарного синдрома, ведущего к смерти. При наличии аритмии определяется ее вид, очаг, с которого исходит возбуждение, синхронность работы всех отделов сердца.
Уязвимость предсердий оценивается на основании наличия или отсутствия индуцируемых аритмий, частоты стимуляции. Если аритмия при таком виде стимуляции не проявляется, то уязвимость предсердий оценивается как нормальная. Появление сливных желудочковых возбуждений или возбуждений с узкими комплексами QRS, при синусовом ритме, предполагает наличие тахикардии, исходящей из желудочков.
Полученные результаты внимательно анализируются не только врачом функциональной диагностики, но и кардиологом. Они играют важную роль в определении тактики лечения такого пациента и прогноза для его жизни и трудоспособности.
Описанные в статье электрофизиологические методы исследования успешно вошли в повседневную практику медицинской науки. Они позволяют улучшить качество диагностики всевозможных нарушений ритма сердца и осуществить целенаправленное назначение эффективной антиаритмической терапии, а также выявить больных, которым необходимо кардиохирургическое лечение.
В современном мире из всех заболеваний патология сердца занимает лидирующую позицию.
Данный факт вызывает острую необходимость в точном и своевременном выявлении болезни с целью дальнейшего эффективного лечения.
Среди многочисленных методов исследований сердца одним из наиболее информативных является чреспищеводная эхокардиография (ЧПЭхоКГ), позволяющая провести обследование органа через пищевод.
Методика чреспищеводной эхокардиографии приобрела популярность с конца ХХ века. Ее детальное описание можно найти в книге Алехина М.Н. «Чреспищеводная эхокардиография», являющейся практическим руководством для врачей.
Преимущества
Самым распространенным методом выявления кардиологических проблем является электрокардиограмма (ЭКГ), однако с ее помощью демонстрируется лишь графическая запись активности сердца, в то время как применение чреспищеводной эхокардиографии позволяет изучить строение органа.
Применение трансторакальной эхокардиографии (Эхо КГ) также обладает хорошей информативностью и широко применяется в медицинской практике для определения большинства сердечных заболеваний. Исследование безопасно для организма и не доставляет дискомфорта пациенту вследствие расположения ультразвукового датчика в процессе обследования на поверхности тела.
Однако возникновение препятствий для ультразвуковых волн в виде подкожно-жировой клетчаки, ребер, мышечной ткани, легких может значительно исказить результаты трансторакальной эхокардиографии и привести к ошибкам.
Исследование сердца через пищевод по сравнению с Эхо КГ обладает некоторыми преимуществами:
- расположение датчика в непосредственной близости от сердца в процессе чреспищеводного эхокардиологического обследования приводит к получению гораздо лучшего изображения, чем при Эхо КГ и, как следствие, к большей информативности;
- наличие анатомических особенностей тела пациента (близкое расположение ребер, избыточный вес и др.) не вызывают препятствий для его обследования;
- применение чреспищеводной эхокардиографии позволяет следить за работой сердца при хирургических вмешательствах, не мешая действиям врачей.
К кардиологическим исследованиям также относится чреспищеводная электрокардиостимуляция (ЧПЭС), позволяющая специалистам фиксировать биотоки сердца.
Используемая аппаратура
Оборудование для обследования производится с содержанием стандартного эхокардиографа, эндоскопа (световая оптика отсутствует) и ультразвукового датчика. Эндоскоп, включая датчик, имеет толщину от 9 до 11 мм, длину – от 60 до 100 см. Датчик, содержащий кристаллические элементы, способен создавать ультразвуковые волны, имеющие частоту от 5 до 7,5 МГц.
Нанесение на эндоскоп специальных отметок позволяет регулировать углубление датчика в пищевод. Кроме того, при помощи специальных ручек он может сгибаться и разгибаться, а также поворачиваться в правую и левую стороны, что значительно улучшает визуальный осмотр осматриваемых областей.
Наличие в эндоскопе термочувствительных датчиков приводит к автоматическому отключению аппарата, если температура пищевода превышает 42ºС.
Показания
В обязательном порядке чреспищеводная эхокардиография назначается при:
- необходимости изучения аорты в случаях ее аневризмы и расслоения;
- инфекционном эндокардите, его диагностике и выявлении последствий;
- осмотре пациента перед операцией, связанной с заменой сердечного клапана протезом;
- необходимости в диагностике нарушений в работе протеза.
Проведение исследования носит рекомендательный характер в случае:
- диагностики врожденных сердечных патологий;
- обнаружений опухолевых образований и тромбов в сердце;
- необходимости оценить состояние коронарного синуса (венозный канал);
- неэффективности применения трансторакальной эхокардиографии при большой массе пациента, эмфиземе легких и пр., а также уточнении ее результатов;
- подозрения на тяжелые сердечные патологии.
Существенным преимуществом исследования является возможность диагностики некоторых заболеваний на ранних стадиях.
Чреспищеводное ЭхоКГ относится к полуинвазивным методам и, как правило, назначается после трансторакального исследования.
Противопоказания
Процедура не назначается при любом факторе, способном привести к серьезной угрозе состоянию здоровья человека, а также:
- патологических изменениях в пищеводе, ротовой полости и глотке, дисфагии;
- затрудненном вводе датчика;
- кровотечениях в верхних отделах ЖКТ, а также недавно перенесенных хирургических вмешательствах на них.
Беременность и детский возраст пациента не относятся к противопоказаниям к проведению обследования. У малышей младше 7 лет процедура проводится с использованием специальных эндоскопов диаметром 7 мм.
Подготовка к обследованию
Чреспищеводная эхокардиография назначается после прохождения пациентом предварительных процедур:
- сдачи общих анализов крови и мочи, а также биохимического анализа крови;
- ЭКГ;
- трансторакальной ультразвуковой диагностики, эзофагогастродуоденоскопии для исключения патологий пищевода (опухолей, венозного расширения, эзофагита и др.).
Далее для уменьшения неприятных ощущений и получения достоверной информации при проведении исследования пациенту необходимо:
- отказаться от приема пищи за 8 часов до проведения обследования и питья – за 2 часа;
- заблаговременно не курить и не употреблять алкоголь;
- не принимать никакие лекарственные препараты без разрешения врача;
- непосредственно перед процедурой снять зубные протезы.
Проведение процедуры
Процедура проводится в условиях стационара при наличии у специалиста реанимационного набора, кислородного ингалятора, слюноотсоса, оборудования для определения показателей артериального давления. В течение всего обследования пациенту делается кардиограмма.
В ходе лекарственной подготовки предпринимаются меры по уменьшению:
- рвотного рефлекса при проведении процедуры путем использования местной анестезии ротовой полости и глотки (раствор лидокаина 10% в виде спрея);
- возбуждения (реланиум 2мл внутривенно за несколько минут до эхокардиографии);
- слюноотделения и выделения желудочного сока (внутривенно 0,1% атропина 1 мл).
Бактериальный эндокардит у пациентов с имплантантами клапанов предупреждается пероральным применением антибиотиков.
Пациента укладывают на левый бок, ему вводится в глотку без чрезмерных усилий предварительно смазанный гелем эндоскоп. После совершения обследуемым глотательных движений прибор достигает пищевода. Возникшее чувство дискомфорта, ощущаемое в начале манипуляции, постепенно исчезает. Все данные исследования должны фиксироваться на видеопленку.
После процедуры пациент находится еще несколько часов в медицинском учреждении под присмотром врачей, а потом может отправляться домой.
Полученные в процессе чреспищеводной эхокардиографии незначительные травмы пищевода вызывают необходимость некоторых ограничений по окончании манипуляции:
- отказ пациента от еды и питания на протяжении 2-х часов;
- исключение из рациона на несколько дней чая и кофейных напитков, а также употребление пищи, имеющей комнатную температуру.
Дальнейшее обращение к врачу необходимо при:
- болях в горле, которые не утихают или усиливаются;
- появлении болевого синдрома в области грудины;
- затруднении в процессе дыхания.
Риски процедуры
Риск возникновения осложнений от проведения чреспищеводной эхокардиографии минимален. Так, нарушение целостности пищевода наблюдается менее чем в 1 случае на 3000, что связано с противопоказанием исследования при патологиях органах.
Также процедура может привести к:
- предсердным и желудочковым нарушениям сердечных ритмов;
- вагусным сосудистым реакциям;
- гипокемии;
- симптомам, присущим индивидуальной непереносимости определенных лекарственных средств.
Отзывы
Ультразвуковое исследование — распространенный метод диагностики болезней человека. Для выявления и успешного лечения используются ЭКГ, УЗИ. Более точно поставить диагноз помогает чреспищеводная эхокардиография сердца.
Болезни главного органа человека занимают первое место среди всех недугов. Благодаря современным диагностическим аппаратам, удалось снизить смертность в этой группе, и продлить жизнь человеку.
УЗИ сердца через пищевод: зачем применяют?
Впервые ЭКГ сердца проведена в 1954 году (Швеция). Первое УЗИ уже в 1949 г. Наша страна стала использовать эти аппараты с 80-ых годов.
Традиционная ЭКГ снимает электрические потенциалы сердца. Этого недостаточно. Чреспищеводное ЭхоКГ обследование структурно исследует полости, перегородки, клапаны, сократительную способность миокарда, магистральных сосудов.
В отличие от трансторакального эхокардиологического обследования, которое проводится с внешней стороны грудной клетки, этот метод работает изнутри через пищевод. Дает точную картину органа в 2D, 3D, 4D измерениях.
Манипуляция бесплатна для жителей России, но в ряде случаев оплатить все же придется. Цена: 3,5-33 тыс. рублей по Москве.
Важно: Процедура азначается в любом возрасте, не несет лучевую нагрузку.
На чем основан метод чреспищеводной эхокардиографии
Трансторакальное (через грудную клетку) УЗИ дает не четкую информативную картину, так как мешают мышцы и ребра. Чтобы обойти эти препятствия, изобрели метод чреспищеводного ультразвукового исследования.
Процедура инвазивная, то есть с погружением в организм. Ультразвуковой датчик продвигают через ротоглотку в пищевод, доводят до проекции сердца и обследуют в реальном времени. Ткани органа имеют разную плотность, есть полости, ультразвуковые сигналы отражаются от них путем эхолокации и проецируются на экране.
Преимущество метода (сокращенно ЧПЭхоКГ) — в точной визуализации. Эхосигналу не мешают мышцы, ребра, другие органы. Отображаются минимальные структурные изменения. На экране видны нарушения в строении сердца, его ритма, наличие тромбов, воспалений, опухоли и т.д.
Показания к ЧПЭхоКГ
Не всем пациентам проводится такое обследование. Оно нужно для более детального исследования сердечных полостей, структур. Особенно важно сделать его перед проведением операции.
Учитываются жалобы на одышку, боли в сердце, нестабильность артериального давления, учащение или урежение пульса, хронические заболевания легких, сосудов и т.д.
Показания к проведению чреспищеводной эхокардиографии:
- технические трудности: ожирение, деформация грудной клетки;
- протезированные клапаны, не дающие при обычном обследовании увидеть структуры сердца со стороны левого предсердия;
- контроль работы протезов, клапанов;
- тромбозы, для предоперационной подготовки антикоагулянтами;
- опухоли сердца — точная локализация помогает успешно провести операцию;
- регургитация (обратный ток крови) на клапанах;
- опасное расслаивание аневризмы аорты;
- врожденные и приобретенные пороки;
- отслеживание работы сердца во время операции.
Также процедуру проводят для распознавания бактериального эндокардита и тромбов на створках.
Имея точную информацию, врачу легче планировать дальнейшие действия.
ВАЖНО ЗНАТЬ! Больше никакой одышки, головных болей, скачков давления и других симптомов ГИПЕРТОНИИ! Узнайте метод, который наши читатели используют для лечения давления. Изучить метод.
Процедура не из приятных, но необходима для пациента. Этот метод имеет большое значение в диагностике. После проведения хирургу будет виден до мельчайших подробностей план операции.
Как любая манипуляция, чреспищеводная эхокардиография имеет противопоказания. Их надо учитывать, чтобы избежать осложнений. Если есть воспалительные изменения — пролечить, при аллергической реакции на определенный препарат — заменить его. Некоторые моменты обойти трудно, в этих случаях используют иные подходы для постановки диагноза.
Обратите внимание: Перед проведением процедуры врач осматривает пациента. Ротоглотка и пищевод должны быть без повреждений.
Какие же противопоказания существуют:
- воспаление слизистых;
- рубцовые изменения, аномалии;
- расширение вен при циррозе печени;
- опухоли ротоглотки, пищевода.
Для всех остальных соматических недугов нет противопоказаний. Иными словами, даже если пациенту некомфортно, при необходимости и соотвествующих показаниях процедуру следует провести.
Основное — беседа с пациентом. Доктор расскажет, что это за процедура, зачем нужна, как будет проводиться, успокоит. Следует рассказать врачу о своих проблемах со здоровьем, есть ли аллергии на лекарства, подписать согласие на проведение.
Методика неопасная. Надо настроиться психологически и все пройдет успешно. Следует помнить, что это очень важно для уточнения диагноза, так как решается вопрос — как лечить, нужна ли в дальнейшем операция.
Что нужно
Перед манипуляцией следует пройти обследование.
- общий анализ крови — посмотреть уровень гемоглобина, тромбоцитов, нет ли лейкоцитоза, повышения СОЭ;
- коагулограмму — не нарушена ли свертываемость;
- анализ мочи — исключить острые болезни мочеполовой сферы.
Подготовка заключается в следующем: запрещается есть за 6-8 и пить за 2 часа до начала исследования. Лекарства принимать можно. Лучше заранее убрать из полости рта зубные протезы (если они имеются), чтобы был свободный проход к пищеводу.
Важно: Сообщить лечащему врачу о проблемах полости рта и пищевода, а также есть ли аллергия на какие-либо препараты.
Обезболивание
С ним процедура пройдет успешно и комфортно. На усмотрение врача, учитывая состояние пациента и технические трудности, манипуляцию делают под:
- Местным — обезболивает и уменьшает рвотный рефлекс. Используют «Лидокаин» или «Дикаин», путем распыления в ротоглотке, а также вводят «Атропин» для уменьшения слюноотделения. При возбуждении дают успокаивающие (транквилизаторы), вводят внутривенно «Реланиум» и т.д.
- Общим — используют по решению врача с учетом состояния больного и трудностей проведения манипуляции. В вену устанавливают катетер для введения нужных лекарств.
Больной подключается к монитору, на котором отображаются показатели пульса, дыхания, насыщение крови кислородом.
Три положения при обследовании:
- Пациент укладывается на кушетку на левый бок. Для устойчивости правую ногу сгибают в колене, левую вытягивают. Левую руку под голову. Наклон туловища влево, для устойчивости. Голову немного вперед.
- Иногда при затруднении введения датчика можно сесть. Тогда больной сам вводит себе зонд.
- В тяжелых случаях, когда необходим общий наркоз, пациента укладывают на спину.
Головка датчика смазывается специальным гелем. Накладывается загубник, чтобы исключить перекусывание гибкого шланга. Обследуемого просят совершать глотательные движения, при этом постепенно вводят датчик. После попадания его в пищевод рвотные позывы проходят. В этот момент нужно дышать свободно, ровно. Месторасположение устройства в данный момент — за сердцем, эхо-звуковые сигналы выводятся на экран в виде картинки.
Вся процедура занимает 15 минут. После исследования рекомендуют не есть в течение 2 часов. Несмотря на то что датчик маленький, а шланг гибкий, на слизистой могут быть ранки, небольшие кровотечения. Пища, особенно горячая, вызовет раздражение и боль.
В конце доктор расшифровывает данные и выдает заключение.
Возможные осложнения
Любая процедура — вмешательство в организм и может вызвать осложнения. Многие из них возможно предупредить, рассказав доктору о своих заболеваниях.
Осложнения подразделяются на две группы.
- фибрилляция предсердий (быстрое их сокращение, нарушающее работу сердца);
- анафилактический шок на препарат (поэтому важно сообщить врачу об имеющихся аллергиях);
- выраженный ларингоспазм, перекрывающий дыхание;
- разрыв пищевода — при рубцовых изменениях или воспалительных заболеваниях;
- отек легких.
- сильная рвота;
- боли в горле;
- охриплость голоса;
- необильные глоточные кровотечения;
- тахикардия, брадикардия, кратковременное падение артериального давления, симптомы стенокардии;
- опухлость паращитовидных желез.
Осложнения крайне редки. По статистике составляют всего 0,88%.
Отзывы пациентов
Появились боли в сердце, одышка, учащенное сердцебиение. Обратился к врачу. Сделали ЭКГ оказалось все нормально. Направили на чреспищеводную ЭхоКГ, так как у меня избыточный вес (120 кг). Очень переживал. Оказалось, все не так страшно. Процедура продолжалась всего 15 минут. Главное поставили диагноз и назначили лечение. Очень доволен.
Максимов Николай, 46 лет, инженер
При профобследовании обнаружили нарушения ритма. Да и была периодически слабость, иногда боли в сердце. Дали направление на чреспищеводную ЭхоКГ. Было страшно, но почитала отзывы и немного успокоилась. Все прошло хорошо и не страшно.
Казакова Елена, 26 лет, учитель
У меня ревматизм, давно болею. Врач направил на ЧПЭхоКГ. Переживала, оказалось не так и страшно, все заняло 15 минут. И теперь планируют на операцию замены клапана. Думаю, все будет хорошо.
Степанова Вероника, 56 лет, домохозяйка
Остались вопросы? Задавайте их в комментариях!
Преимущества
Самым распространенным методом выявления кардиологических проблем является электрокардиограмма (ЭКГ), однако с ее помощью демонстрируется лишь графическая запись активности сердца, в то время как применение чреспищеводной эхокардиографии позволяет изучить строение органа.
Применение трансторакальной эхокардиографии (Эхо КГ) также обладает хорошей информативностью и широко применяется в медицинской практике для определения большинства сердечных заболеваний. Исследование безопасно для организма и не доставляет дискомфорта пациенту вследствие расположения ультразвукового датчика в процессе обследования на поверхности тела.
Однако возникновение препятствий для ультразвуковых волн в виде подкожно-жировой клетчаки, ребер, мышечной ткани, легких может значительно исказить результаты трансторакальной эхокардиографии и привести к ошибкам.
Исследование сердца через пищевод по сравнению с Эхо КГ обладает некоторыми преимуществами:
- расположение датчика в непосредственной близости от сердца в процессе чреспищеводного эхокардиологического обследования приводит к получению гораздо лучшего изображения, чем при Эхо КГ и, как следствие, к большей информативности;
- наличие анатомических особенностей тела пациента (близкое расположение ребер, избыточный вес и др.) не вызывают препятствий для его обследования;
- применение чреспищеводной эхокардиографии позволяет следить за работой сердца при хирургических вмешательствах, не мешая действиям врачей.
К кардиологическим исследованиям также относится чреспищеводная электрокардиостимуляция (ЧПЭС), позволяющая специалистам фиксировать биотоки сердца.
Используемая аппаратура
Оборудование для обследования производится с содержанием стандартного эхокардиографа, эндоскопа (световая оптика отсутствует) и ультразвукового датчика. Эндоскоп, включая датчик, имеет толщину от 9 до 11 мм, длину – от 60 до 100 см. Датчик, содержащий кристаллические элементы, способен создавать ультразвуковые волны, имеющие частоту от 5 до 7,5 МГц.
Нанесение на эндоскоп специальных отметок позволяет регулировать углубление датчика в пищевод. Кроме того, при помощи специальных ручек он может сгибаться и разгибаться, а также поворачиваться в правую и левую стороны, что значительно улучшает визуальный осмотр осматриваемых областей.
Наличие в эндоскопе термочувствительных датчиков приводит к автоматическому отключению аппарата, если температура пищевода превышает 42ºС.
Показания
В обязательном порядке чреспищеводная эхокардиография назначается при:
- необходимости изучения аорты в случаях ее аневризмы и расслоения;
- инфекционном эндокардите, его диагностике и выявлении последствий;
- осмотре пациента перед операцией, связанной с заменой сердечного клапана протезом;
- необходимости в диагностике нарушений в работе протеза.
Проведение исследования носит рекомендательный характер в случае:
- диагностики врожденных сердечных патологий;
- обнаружений опухолевых образований и тромбов в сердце;
- необходимости оценить состояние коронарного синуса (венозный канал);
- неэффективности применения трансторакальной эхокардиографии при большой массе пациента, эмфиземе легких и пр., а также уточнении ее результатов;
- подозрения на тяжелые сердечные патологии.
Существенным преимуществом исследования является возможность диагностики некоторых заболеваний на ранних стадиях.
Чреспищеводное ЭхоКГ относится к полуинвазивным методам и, как правило, назначается после трансторакального исследования.
Противопоказания
Процедура не назначается при любом факторе, способном привести к серьезной угрозе состоянию здоровья человека, а также:
- патологических изменениях в пищеводе, ротовой полости и глотке, дисфагии;
- затрудненном вводе датчика;
- кровотечениях в верхних отделах ЖКТ, а также недавно перенесенных хирургических вмешательствах на них.
Беременность и детский возраст пациента не относятся к противопоказаниям к проведению обследования. У малышей младше 7 лет процедура проводится с использованием специальных эндоскопов диаметром 7 мм.
Чреспищеводная эхокардиография назначается после прохождения пациентом предварительных процедур:
- сдачи общих анализов крови и мочи, а также биохимического анализа крови;
- ЭКГ;
- трансторакальной ультразвуковой диагностики, эзофагогастродуоденоскопии для исключения патологий пищевода (опухолей, венозного расширения, эзофагита и др.).
Далее для уменьшения неприятных ощущений и получения достоверной информации при проведении исследования пациенту необходимо:
- отказаться от приема пищи за 8 часов до проведения обследования и питья – за 2 часа;
- заблаговременно не курить и не употреблять алкоголь;
- не принимать никакие лекарственные препараты без разрешения врача;
- непосредственно перед процедурой снять зубные протезы.
Проведение процедуры
Процедура проводится в условиях стационара при наличии у специалиста реанимационного набора, кислородного ингалятора, слюноотсоса, оборудования для определения показателей артериального давления. В течение всего обследования пациенту делается кардиограмма.
В ходе лекарственной подготовки предпринимаются меры по уменьшению:
- рвотного рефлекса при проведении процедуры путем использования местной анестезии ротовой полости и глотки (раствор лидокаина 10% в виде спрея);
- возбуждения (реланиум 2мл внутривенно за несколько минут до эхокардиографии);
- слюноотделения и выделения желудочного сока (внутривенно 0,1% атропина 1 мл).
Бактериальный эндокардит у пациентов с имплантантами клапанов предупреждается пероральным применением антибиотиков.
Пациента укладывают на левый бок, ему вводится в глотку без чрезмерных усилий предварительно смазанный гелем эндоскоп. После совершения обследуемым глотательных движений прибор достигает пищевода. Возникшее чувство дискомфорта, ощущаемое в начале манипуляции, постепенно исчезает. Все данные исследования должны фиксироваться на видеопленку.
После процедуры пациент находится еще несколько часов в медицинском учреждении под присмотром врачей, а потом может отправляться домой.
Полученные в процессе чреспищеводной эхокардиографии незначительные травмы пищевода вызывают необходимость некоторых ограничений по окончании манипуляции:
- отказ пациента от еды и питания на протяжении 2-х часов;
- исключение из рациона на несколько дней чая и кофейных напитков, а также употребление пищи, имеющей комнатную температуру.
Дальнейшее обращение к врачу необходимо при:
- болях в горле, которые не утихают или усиливаются;
- появлении болевого синдрома в области грудины;
- затруднении в процессе дыхания.
Риски процедуры
Риск возникновения осложнений от проведения чреспищеводной эхокардиографии минимален. Так, нарушение целостности пищевода наблюдается менее чем в 1 случае на 3000, что связано с противопоказанием исследования при патологиях органах.
Также процедура может привести к:
- предсердным и желудочковым нарушениям сердечных ритмов;
- вагусным сосудистым реакциям;
- гипокемии;
- симптомам, присущим индивидуальной непереносимости определенных лекарственных средств.
Отзывы
Ультразвуковое исследование — распространенный метод диагностики болезней человека. Для выявления и успешного лечения используются ЭКГ, УЗИ. Более точно поставить диагноз помогает чреспищеводная эхокардиография сердца.
Болезни главного органа человека занимают первое место среди всех недугов. Благодаря современным диагностическим аппаратам, удалось снизить смертность в этой группе, и продлить жизнь человеку.
УЗИ сердца через пищевод: зачем применяют?
Впервые ЭКГ сердца проведена в 1954 году (Швеция). Первое УЗИ уже в 1949 г. Наша страна стала использовать эти аппараты с 80-ых годов.
Традиционная ЭКГ снимает электрические потенциалы сердца. Этого недостаточно. Чреспищеводное ЭхоКГ обследование структурно исследует полости, перегородки, клапаны, сократительную способность миокарда, магистральных сосудов.
В отличие от трансторакального эхокардиологического обследования, которое проводится с внешней стороны грудной клетки, этот метод работает изнутри через пищевод. Дает точную картину органа в 2D, 3D, 4D измерениях.
Манипуляция бесплатна для жителей России, но в ряде случаев оплатить все же придется. Цена: 3,5-33 тыс. рублей по Москве.
Важно: Процедура азначается в любом возрасте, не несет лучевую нагрузку.
На чем основан метод чреспищеводной эхокардиографии
Трансторакальное (через грудную клетку) УЗИ дает не четкую информативную картину, так как мешают мышцы и ребра. Чтобы обойти эти препятствия, изобрели метод чреспищеводного ультразвукового исследования.
Процедура инвазивная, то есть с погружением в организм. Ультразвуковой датчик продвигают через ротоглотку в пищевод, доводят до проекции сердца и обследуют в реальном времени. Ткани органа имеют разную плотность, есть полости, ультразвуковые сигналы отражаются от них путем эхолокации и проецируются на экране.
Преимущество метода (сокращенно ЧПЭхоКГ) — в точной визуализации. Эхосигналу не мешают мышцы, ребра, другие органы. Отображаются минимальные структурные изменения. На экране видны нарушения в строении сердца, его ритма, наличие тромбов, воспалений, опухоли и т.д.
Показания к ЧПЭхоКГ
Не всем пациентам проводится такое обследование. Оно нужно для более детального исследования сердечных полостей, структур. Особенно важно сделать его перед проведением операции.
Учитываются жалобы на одышку, боли в сердце, нестабильность артериального давления, учащение или урежение пульса, хронические заболевания легких, сосудов и т.д.
Показания к проведению чреспищеводной эхокардиографии:
- технические трудности: ожирение, деформация грудной клетки;
- протезированные клапаны, не дающие при обычном обследовании увидеть структуры сердца со стороны левого предсердия;
- контроль работы протезов, клапанов;
- тромбозы, для предоперационной подготовки антикоагулянтами;
- опухоли сердца — точная локализация помогает успешно провести операцию;
- регургитация (обратный ток крови) на клапанах;
- опасное расслаивание аневризмы аорты;
- врожденные и приобретенные пороки;
- отслеживание работы сердца во время операции.
Также процедуру проводят для распознавания бактериального эндокардита и тромбов на створках.
Имея точную информацию, врачу легче планировать дальнейшие действия.
ВАЖНО ЗНАТЬ! Больше никакой одышки, головных болей, скачков давления и других симптомов ГИПЕРТОНИИ! Узнайте метод, который наши читатели используют для лечения давления. Изучить метод.
Процедура не из приятных, но необходима для пациента. Этот метод имеет большое значение в диагностике. После проведения хирургу будет виден до мельчайших подробностей план операции.
Как любая манипуляция, чреспищеводная эхокардиография имеет противопоказания. Их надо учитывать, чтобы избежать осложнений. Если есть воспалительные изменения — пролечить, при аллергической реакции на определенный препарат — заменить его. Некоторые моменты обойти трудно, в этих случаях используют иные подходы для постановки диагноза.
Обратите внимание: Перед проведением процедуры врач осматривает пациента. Ротоглотка и пищевод должны быть без повреждений.
Какие же противопоказания существуют:
- воспаление слизистых;
- рубцовые изменения, аномалии;
- расширение вен при циррозе печени;
- опухоли ротоглотки, пищевода.
Для всех остальных соматических недугов нет противопоказаний. Иными словами, даже если пациенту некомфортно, при необходимости и соотвествующих показаниях процедуру следует провести.
Основное — беседа с пациентом. Доктор расскажет, что это за процедура, зачем нужна, как будет проводиться, успокоит. Следует рассказать врачу о своих проблемах со здоровьем, есть ли аллергии на лекарства, подписать согласие на проведение.
Методика неопасная. Надо настроиться психологически и все пройдет успешно. Следует помнить, что это очень важно для уточнения диагноза, так как решается вопрос — как лечить, нужна ли в дальнейшем операция.
Что нужно
Перед манипуляцией следует пройти обследование.
- общий анализ крови — посмотреть уровень гемоглобина, тромбоцитов, нет ли лейкоцитоза, повышения СОЭ;
- коагулограмму — не нарушена ли свертываемость;
- анализ мочи — исключить острые болезни мочеполовой сферы.
Подготовка заключается в следующем: запрещается есть за 6-8 и пить за 2 часа до начала исследования. Лекарства принимать можно. Лучше заранее убрать из полости рта зубные протезы (если они имеются), чтобы был свободный проход к пищеводу.
Важно: Сообщить лечащему врачу о проблемах полости рта и пищевода, а также есть ли аллергия на какие-либо препараты.
Обезболивание
С ним процедура пройдет успешно и комфортно. На усмотрение врача, учитывая состояние пациента и технические трудности, манипуляцию делают под:
- Местным — обезболивает и уменьшает рвотный рефлекс. Используют «Лидокаин» или «Дикаин», путем распыления в ротоглотке, а также вводят «Атропин» для уменьшения слюноотделения. При возбуждении дают успокаивающие (транквилизаторы), вводят внутривенно «Реланиум» и т.д.
- Общим — используют по решению врача с учетом состояния больного и трудностей проведения манипуляции. В вену устанавливают катетер для введения нужных лекарств.
Больной подключается к монитору, на котором отображаются показатели пульса, дыхания, насыщение крови кислородом.
Три положения при обследовании:
- Пациент укладывается на кушетку на левый бок. Для устойчивости правую ногу сгибают в колене, левую вытягивают. Левую руку под голову. Наклон туловища влево, для устойчивости. Голову немного вперед.
- Иногда при затруднении введения датчика можно сесть. Тогда больной сам вводит себе зонд.
- В тяжелых случаях, когда необходим общий наркоз, пациента укладывают на спину.
Головка датчика смазывается специальным гелем. Накладывается загубник, чтобы исключить перекусывание гибкого шланга. Обследуемого просят совершать глотательные движения, при этом постепенно вводят датчик. После попадания его в пищевод рвотные позывы проходят. В этот момент нужно дышать свободно, ровно. Месторасположение устройства в данный момент — за сердцем, эхо-звуковые сигналы выводятся на экран в виде картинки.
Вся процедура занимает 15 минут. После исследования рекомендуют не есть в течение 2 часов. Несмотря на то что датчик маленький, а шланг гибкий, на слизистой могут быть ранки, небольшие кровотечения. Пища, особенно горячая, вызовет раздражение и боль.
В конце доктор расшифровывает данные и выдает заключение.
Возможные осложнения
Любая процедура — вмешательство в организм и может вызвать осложнения. Многие из них возможно предупредить, рассказав доктору о своих заболеваниях.
Осложнения подразделяются на две группы.
- фибрилляция предсердий (быстрое их сокращение, нарушающее работу сердца);
- анафилактический шок на препарат (поэтому важно сообщить врачу об имеющихся аллергиях);
- выраженный ларингоспазм, перекрывающий дыхание;
- разрыв пищевода — при рубцовых изменениях или воспалительных заболеваниях;
- отек легких.
- сильная рвота;
- боли в горле;
- охриплость голоса;
- необильные глоточные кровотечения;
- тахикардия, брадикардия, кратковременное падение артериального давления, симптомы стенокардии;
- опухлость паращитовидных желез.
Осложнения крайне редки. По статистике составляют всего 0,88%.
Отзывы пациентов
Появились боли в сердце, одышка, учащенное сердцебиение. Обратился к врачу. Сделали ЭКГ оказалось все нормально. Направили на чреспищеводную ЭхоКГ, так как у меня избыточный вес (120 кг). Очень переживал. Оказалось, все не так страшно. Процедура продолжалась всего 15 минут. Главное поставили диагноз и назначили лечение. Очень доволен.
Максимов Николай, 46 лет, инженер
При профобследовании обнаружили нарушения ритма. Да и была периодически слабость, иногда боли в сердце. Дали направление на чреспищеводную ЭхоКГ. Было страшно, но почитала отзывы и немного успокоилась. Все прошло хорошо и не страшно.
Казакова Елена, 26 лет, учитель
У меня ревматизм, давно болею. Врач направил на ЧПЭхоКГ. Переживала, оказалось не так и страшно, все заняло 15 минут. И теперь планируют на операцию замены клапана. Думаю, все будет хорошо.
Степанова Вероника, 56 лет, домохозяйка
Остались вопросы? Задавайте их в комментариях!
Чреспищеводная эхокардиография (ЧП ЭхоКГ) представляет собой метод ультразвуковой диагностики сердца, в рамках которого специальный датчик вводится в пищевод, чтобы максимально точно исследовать структуру и функциональность сердечной мышцы. Это позволяет врачу существенно расширить исследуемую область, ведь прохождению звуковых волн не препятствуют ребра, мышцы, легкие, подкожно-жировая клетчатка. Именно поэтому исследование широко применяется у тяжелых кардиологических больных.
УЗИ сердца через пищевод предполагает проведение следующей подготовки:
- Последний прием пищи должен быть за 6-8 часов до процедуры. Рекомендуют также снизить потребление жидкости, а за 2 часа перед манипуляцией исключить любое питье;
- Отказаться от курения в течение 3-4 часов до исследования;
- Устранить из ротовой полости любые ортодонтические конструкции (протезы, брекеты), которые могут помещать прохождению датчика;
- Не следует изменять режим приема лекарственных средств, которые были прописаны лечащим врачом;
- В некоторых случаях врачи рекомендуют провести общее исследование крови и мочи, коагулограмму, ЭКГ.
Перед процедурой пациент должен уведомить медицинский персонал о наличии любых заболеваний ротовой полости и пищеварительного тракта, имеющихся аллергических реакциях на лекарственные средства.
Особенности чреспищеводного исследования сердца
Чреспищеводная эхокардиография показывает даже незначительные повреждения полости сердца, миокарда, эндокарда и клапанов, наличие тромбов, воспаления, расслоения аорты.
Высокой информативностью отличается трехмерная диагностика, которая может показать не только состояние сердца, но и подготовить пациента к протезированию клапана. Обследование проводится в диспансерах, в которых располагается кардиологическое отделение, в частных клиниках, снабженных современным медицинским оборудованием.
Цена процедуры варьирует от 3,5 до 33 тысяч рублей.
Метод предполагает использование специального миниатюрного датчика, который по размеру практически не отличается от фиброгастроскопа. Процедура включает следующие этапы:
- Премедикация. На данной стадии пациенту парентерально вводятся транквилизаторы. Широко применяют Диазепам в дозе 2-5 мг. В некоторых случаях показано введение наркотических анальгетиков, которые существенно улучшают переносимость последующих манипуляций. Однако препараты следует с осторожностью назначать пациентам с заболеваниями легких. Для снижения продукции слюны используют Атропин.
- Интубация пищевода. Пациенту рекомендуют лечь на левый бок. Врач орошает слизистую глотки 10% раствором Лидокаина, чтобы снизить выраженность рвотного рефлекса. При наличии мерцательной аритмии в анамнезе рекомендуют отказаться от использования местных анестетиков. Пациенту надевают специальный загубник, который предотвращает повреждение эндоскопа. Датчик смазывают гипоаллергенным гелем, медленно вводят в ротовую полость, придерживая язык пациента. При появлении препятствия врач просит больного сглотнуть, чтобы эндоскоп смог войти в пищевод. Если врачу не удается ввести датчик, то процедуру повторяют под общим наркозом.
- Врач располагает датчик за сердцем, после чего на мониторе появляется изображение сердечной мышцы. Специалист постоянно изменяет положение эндоскопа, чтобы оценить структуру и функциональность исследуемого органа.
Данная стадия занимает не более 15 минут.
В редких случаях чреспищеводная эхокардиография приводит к развитию опасных осложнений : фибрилляции предсердий, анафилактическому шоку вследствие использования лекарственных препаратов, разрыву пищевода.
Поэтому кабинет, в котором проводятся диагностические манипуляции, должен быть оснащен оборудованием для ингаляции кислорода, дефибриллятором, стандартным реанимационным набором. Во время процедуры реаниматолог должен постоянно следить за состоянием пациента.
После завершения обследования рекомендуют отказаться от питья и приема пищи в течение 1,5-2 часов, чтобы восстановились рефлексы глотки. Во время ЧП Эхо КГ могут появиться небольшие ранки в пищеводе, поэтому следует исключить на несколько дней употребление горячих блюд и напитков.
Противопоказания к проведению ЧС ЭхоКГ
Обследование можно проводить пациентам любого возраста, беременным женщинам. Однако во время процедуры могут возникать повреждения пищевода различной степени тяжести. Поэтому метод имеет следующие противопоказания :
- Наличие злокачественных или доброкачественных новообразований в пищеводе или желудке, стриктур и рубцов, фистул;
- Аномалии развития пищевода (нарушение нормальной длины органа, появление дивертикула);
- Кровотечение из верхних отделов пищеварительного тракта (пищевода и желудка);
- Варикозное расширение вен пищевода на фоне цирроза печени;
- Проведение лучевой терапии на области грудной клетки;
- Эрозивное воспаление пищевода;
- Заболевания глотки, которые осложняют процесс введение датчика.
Когда проводят чреспищеводное УЗИ сердца
Выделяют следующие показания к проведению ЧП ЭхоКГ:
- Неинформативность обычного трансторакального УЗИ сердца;
- Необходимость исследования полостей сердца;
- Осложнения после протезирования: воспаление или развитие абсцесса, нарушение работы клапанов;
- Воспалительный процесс в сердечной мышце;
- Расслоение аневризмы или аорты;
- Подозрение на абсцесс аорты;
- Появление тромбов в желудочках сердца;
- Необходимости исследования сердца во время операции;
- Перед процедурой протезирования клапана;
- Повышенная воздушность легких (эмфизема);
- Развитие ожирения.
Чреспищеводное ЭхоКГ – безопасный и высокоинформативный метод диагностики, который помогает определить даже незначительные отклонения в работе сердца. Обследование можно проводить пациентам в любом возрасте. Во время процедуры следует точно выполнять рекомендации врача, чтобы избежать развития осложнений.